Comprendre les douleurs tendineuses : Tendinopathie, Tendinite, Enthésopathie, Ténosynovite et leur prise en charge en ostéopathie
Définition et classifications des tendinopathies
Tendinite, tendinopathie, enthésopathie… Il existe de nombreux termes pour désigner ce que l’on appelle communément une douleur au tendon. Le but de cet article est de clarifier ces termes et de mieux comprendre et appréhender les douleurs tendineuses. Il est important de faire un point sur les définitions.
Le terme « tendinite » est défini comme une inflammation (suffixe -ite) du tendon. Il s’agit d’un terme obsolète, car on n’observe pas (ou très peu) d’inflammation du tendon dans les douleurs tendineuses.
La ténosynovite est définie comme l’inflammation de la gaine synoviale du tendon, ce qui peut être une source importante de douleur, notamment au poignet, au genou ou à la cheville.
L’enthésopathie, terme plus adéquat, correspond à une pathologie de l’enthèse, c’est-à-dire la zone d’ancrage des tendons, ligaments et capsules articulaires dans l’os. Elle peut être d’origine mécanique, liée à des gestes répétitifs ou à un surmenage, mais aussi inflammatoire, comme dans certaines maladies rhumatologiques.
Enfin, la tendinopathie regroupe toutes les atteintes du tendon. Il est donc plus simple et courant d’utiliser ce terme.
Les tendinopathies représentent 19 % des troubles musculo-squelettiques et plus de 30 % des consultations en médecine générale et en médecine du sport.
Parmi les cas spécifiques, on retrouve les tendinopathies calcifiantes, caractérisées par la présence de calcifications dans le tendon, qui peuvent nécessiter un traitement médical, voire une intervention chirurgicale si elles deviennent trop invalidantes.
Les tendinopathies peuvent toucher n’importe quel tendon, mais certaines zones sont plus fréquemment concernées :
- Tendinopathie de la coiffe des rotateurs : Elle affecte notamment le tendon du supra-épineux, un muscle essentiel dans les mouvements de flexion et de rotation de l’épaule.
- Tendinite de l’épaule : Elle se traduit par une douleur à l’effort et parfois une difficulté à lever le bras.
- Tendinopathie patellaire : Située au niveau du genou, elle touche les sportifs pratiquant des sauts répétés.
- Tendinopathie du tendon calcanéen (anciennement appelé tendon d’Achille) : Fréquente chez les coureurs, elle peut nécessiter une immobilisation en cas de douleur aiguë.
- Tendinopathie du moyen fessier : Souvent confondue avec une douleur articulaire de la hanche.
- Épicondylite latérale (tennis elbow) et médiale (golfer’s elbow) : Ces affections concernent principalement les fléchisseurs et extenseurs du poignet et de l’avant-bras.
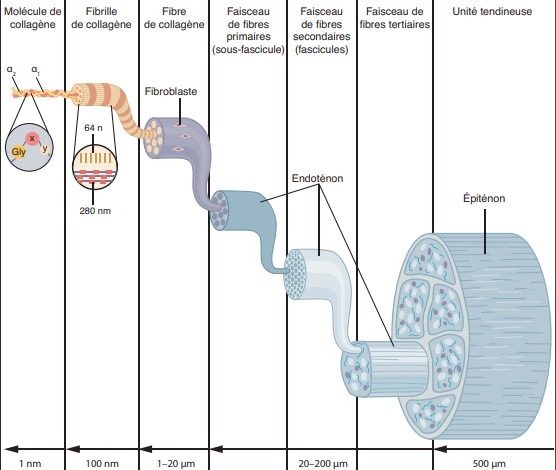
Anatomie du tendon
Les tendons sont riches en protéoglycanes, en élastine et en collagène, qui représente 60 à 75 % de leur composition.
Ils permettent la transmission de la force des muscles aux os et jouent un rôle clé dans la stabilité des articulations.
Chaque tendon est entouré d’une fine membrane, le parathénon, qui sécrète un liquide lubrifiant facilitant le glissement. Cette structure est essentielle pour limiter les lésions lors des mouvements répétitifs.
Facteurs de risque et causes des tendinopathies
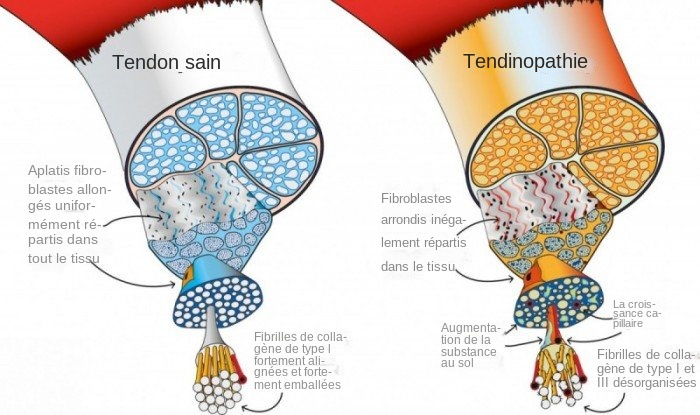
Les principales caractéristiques d’une tendinopathie incluent :
- Désorganisation des fibres de collagène
- Augmentation de la microvascularisation et innervation des nerfs sensoriels
- Dérégulation de l’homéostasie de la matrice extracellulaire
- Présence de cellules immunitaires et de médiateurs inflammatoires
- Apoptose cellulaire accrue
Les facteurs de risque sont nombreux :
- Surmenage, mauvaise récupération (sommeil, stress)
- Mouvements répétitifs provoquant des microtraumatismes
- Prise de certains médicaments, notamment les fluoroquinolones
- Tabagisme, obésité
- Maladies inflammatoires
Ces facteurs entraînent une dérégulation du tendon, augmentant le risque de pathologie tendineuse.
Symptômes et diagnostic des tendinopathies
Elles se caractérisent par :
- Douleur (souvent au réveil ou à l’effort)
- Raideur articulaire
- Réduction de la tolérance à l’exercice
- Gonflement localisé
Examens complémentaires
Un examen clinique minutieux permet de confirmer le diagnostic.
Des examens comme l’IRM ou l’échographie permettent d’évaluer les lésions tendineuses, la présence de bursite, de calcifications ou encore d’une capsulite rétractile (particulièrement dans les douleurs chroniques de l’épaule).
Approches thérapeutiques
Il existe de nombreux traitements possibles pour les tendinopathies, mais sont-ils tous aussi efficaces ?
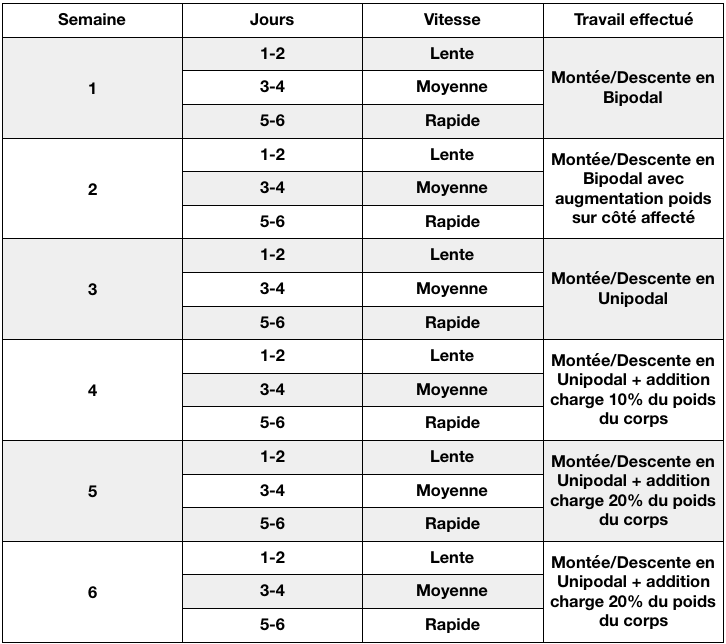
- Travail excentrique : Le travail excentrique, popularisé par le protocole de Stanish, est l’un des meilleurs traitements. Il vise à renforcer le tendon en contrôlant la charge appliquée.
- Les étirements soulagent la douleur en réduisant la raideur, et facilitent la mise en place du renforcement musculaire.
- Froid : Longtemps recommandé pour réduire l’inflammation, il est aujourd’hui moins utilisé, car les tendinopathies ne présentent pas de réelle inflammation, comme mentionné plus haut. Le froid conserve toutefois un effet antalgique, similaire aux étirements.
. Traitement médical
-
- Ondes de choc : Elles stimulent la cicatrisation tendineuse.
- Anti-inflammatoires (AINS) : Peu recommandés car la tendinopathie n’est pas une pathologie inflammatoire.
- Infiltrations de corticoïdes : Utilisées avec précaution, car elles peuvent fragiliser le tendon.
- Traitement chirurgical : Rare, mais envisagé en dernier recours en cas de rupture tendineuse complète.
Le meilleur traitement reste donc le renforcement musculaire, à utiliser intelligemment :
- Il ne doit pas provoquer de douleur insupportable (supérieure à 4-5/10).
- Il ne doit pas entraîner de douleur persistante après l’exercice.
- Si l’exercice est trop douloureux, modifiez les modes de contraction : commencez par de l’isométrique, puis passez au travail excentrique, et enfin au concentrique.
Réalisez plusieurs séries d’exercices. L’objectif est de renforcer le tendon afin de lui réapprendre à supporter les contraintes et à réorganiser ses fibres de collagène.
Apport de l’ostéopathie
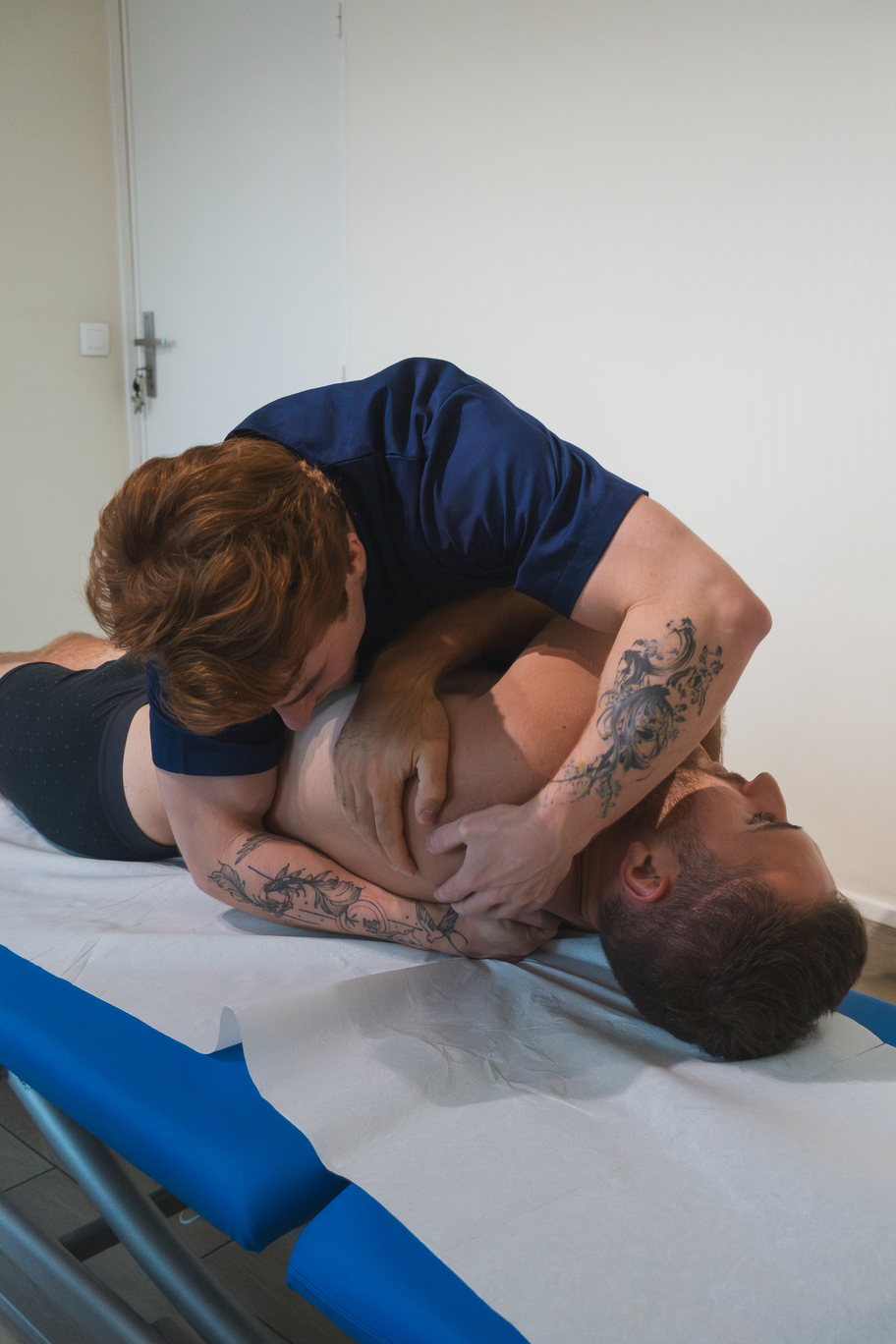
L’ostéopathie joue un rôle clé dans la prise en charge des tendinopathies :
- Bilan neurologique complet : Pour distinguer une douleur tendineuse d’une douleur nerveuse.
- Techniques ostéopathiques : Réduire les marqueurs de douleur et améliorer l’amplitude articulaire.
- Optimisation de la rééducation : Faciliter l’intégration des exercices thérapeutiques.
Les techniques utilisées incluent :
- HVBA (High Velocity, Low Amplitude)
- Énergie musculaire (contraction-relâchement)
- Points trigger
Il n’existe pas de véritable prévention des tendinopathies, mais une bonne pratique sportive, un entraînement progressif et une bonne hygiène de vie sont essentiels.
Certaines études suggèrent un effet positif des compléments alimentaires comme le collagène et la glycine, bien que les preuves restent limitées.
Sources :
https://pubmed.ncbi.nlm.nih.gov/33414454/
https://orbi.uliege.be/bitstream/2268/293482/1/_14-943617.pdf
https://www.sciencedirect.com/science/article/abs/pii/S0762915X15000807
Brosseau L, Casimiro L, Milne S, et al. Deep transverse friction massage for treating tendonitis. Cochrane Database Syst Rev 2002;4:CD003528.
https://www.proxiosteo.fr
https://www.faisonsdusport.fr
